Le 14 août 2024, le Directeur général de l'Organisation mondiale de la Santé (OMS) a déclaré que la recrudescence actuelle du Mpox dans les pays d’Afrique centrale constituait une Urgence de santé publique de portée internationale (USPPI). Le principal foyer de transmission identifié se situe en République Démocratique du Congo (RDC), totalisant plus de 95% des cas, avec majoritairement des souches appartenant au clade I.
L’épidémie ayant débuté en France en 2022 concernait le clade II qui était à date la forme circulante du Mpox Virus.
L’USPPI en cours concerne le clade I qui provoque des formes de la maladie plus grave, avec des taux de mortalité plus importants.
A ce jour, aucune contamination par le clade I n’a été recensée en France. L’Etat dispose, depuis l’épidémie de 2022 (circulation du clade II), d’une stratégie de réponse efficace face au Mpox, en termes de prévention, de diagnostic rapide, de prise en charge des cas et des contacts, et de vaccination.
- Le clade I est à l’origine présent dans le bassin du Congo en Afrique centrale ; Le clade I se subdivise en deux sous-clades, Ia et Ib. Le clade I circule historiquement en Afrique centrale; le clade Ib, découvert en septembre 2023 en République démocratique du Congo (RDC), et plus récemment dans des pays frontaliers de la RDC. Sa transmissibilité et sa létalité sont difficiles à préciser en raison de données épidémiologiques partielles.
-
Le clade II, et notamment le sous clade IIb est responsable de l’épidémie mondiale de 2022, qui avait également touché la France.
Quels symptômes ?
Le Mpox est une maladie infectieuse, qui se caractérise notamment par une éruption cutanée qui peut être isolée ou précédée ou accompagnée d’une fièvre ou de ganglions.
L’éruption est faite de vésicules remplies de liquide, qui évoluent vers le dessèchement, la formation de croûtes puis la cicatrisation. Des démangeaisons peuvent survenir et ces éruptions peuvent s’accompagner de fièvre, de maux de tête, de courbatures et de fatigue. Les ganglions lymphatiques peuvent être enflés et douloureux, sous la mâchoire, au niveau du cou ou au pli de l’aine. Des maux de gorge sont également signalés.
L’incubation de la maladie peut aller de 5 à 21 jours. La phase de fièvre dure environ 1 à 3 jours. La maladie guérit le plus souvent spontanément, au bout de 2 à 3 semaines mais parfois 4 semaines.
Comment se transmet le Mpox ?
Le mpox se transmet entre personnes, en particulier la famille et les proches. La transmission interhumaine se produit par contact direct avec une personne infectée, à travers principalement un contact cutané étroit avec les lésions cutanées de la maladie ou les muqueuses internes comme la bouche, ainsi que de manière indirecte par des objets que le malade a contaminés, comme des vêtements ou du linge de lit. Les principaux modes de transmissions connus sont :
- Un contact physique rapproché, notamment lors d’un rapport sexuel, par le contact de la peau ou des muqueuses avec les lésions cutanées (boutons ou croûtes), avec une personne infectée
- Le partage de linge (vêtements, draps, serviettes, …), ustensiles de toilette (brosses à dents, rasoirs, …), vaisselle, sextoys, matériel d’injection, etc., contaminés par une personne infectée
- Dans une moindre mesure, par les gouttelettes (postillons, éternuements).
- Un contact physique rapproché, notamment lors d’un rapport sexuel, par le contact de la peau ou des muqueuses avec les lésions cutanées (boutons ou croûtes), avec une personne infectée
- Le partage de linge (vêtements, draps, serviettes, …), ustensiles de toilette (brosses à dents, rasoirs, …), vaisselle, sextoys, matériel d’injection, etc., contaminés par une personne infectée
- Dans une moindre mesure, par les gouttelettes (postillons, éternuements). La contamination par gouttelette semble possible motivant la recommandation de port du masque lors de la sortie des patients suspects, cas probables ou cas confirmés.
Quelles sont les recommandations ?
En cas d’apparition de symptômes (éruption cutanée avec des vésicules avec ou sans fièvre), contactez votre médecin traitant ou un centre gratuit d’information, de dépistage et de diagnostic (CeGIDD).
En attendant un avis médical, il est recommandé de s’isoler, d’éviter les contacts avec d’autres personnes, et de couvrir les lésions lors du déplacement chez le médecin.
La vaccination Mpox
La stratégie vaccinale en vigueur à ce jour est celle définie par la HAS en 2022 lors de l’épidémie de Mpox (Clade II) et s’articule notamment autour :
- D’une vaccination post-exposition : les personnes adultes contacts à risque élevé de contracter le virus Mpox peuvent être vaccinées, incluant les professionnels de santé exposés sans mesure de protection individuelle. Il s’agit d’une vaccination post-exposition, dans une stratégie réactive autour d’un cas confirmé de Mpox. Dans l’idéal, le vaccin doit être administré dans les 4 jours après le contact à risque et au maximum 14 jours.
- Une vaccination préventive est également proposée aux groupes les plus exposés au virus, selon les indications retenues par la Haute autorité de santé (HAS), et parmi lesquels : les hommes ayant des relations sexuelles avec les hommes (HSH) rapportant des partenaires sexuels multiples, les personnes trans rapportant des partenaires sexuels multiples, les travailleurs-ses du sexe et les professionnels exerçant dans les lieux de consommation sexuelle.
Où se faire vacciner en Paca ?
Plus de 200 centres de vaccination contre le mpox sont ouverts en France depuis 2022. La liste des centres de vaccination en Paca est consultable sur le site de sante.fr : Recherche vaccination variole du singe à Provence-Alpes-Côte d'Azur - Annuaire | Santé.fr (sante.fr)
Numéro vert "Mpox info service"
0801 90 80 69
(appel gratuit et anonyme, accessible tous les jours de 8h à 23h.
Qui tester ?
Tout patient suspect doit bénéficier d’une consultation médicale et d’un test diagnostic réalisé par qPCR ou RT-PCR Mpox après exclusion des diagnostics différentiels notamment la varicelle chez l’enfant en période de circulation active.
Un patient suspect est un patient qui présente des signes cliniques évocateurs uniquement.
- Patient suspect de Mpox = signes cliniques évocateurs uniquement Un patient suspect d’infection par le virus Monkeypox est une personne présentant
- Une éruption cutanée ou une ou des ulcérations de la muqueuse génitale, anale ou buccale, évocatrice de Mpox
- Isolée, ou précédée ou accompagnée d’une fièvre ressentie ou mesurée (>38°C), d’adénopathies ou d’une odynophagie.
- Cas probable de Mpox= signes cliniques évocateurs + contact à risque d’un cas confirmé
- Un cas probable d’infection par le virus Monkeypox est une personne présentant
- une éruption cutanée ou une ou des ulcérations de la muqueuse génitale, anale ou buccale, évocatrice de Mpox
- isolée, ou précédée ou accompagnée d’une fièvre ressentie ou mesurée (>38°C), d’adénopathies ou d’une odynophagie ;
- ET un contact à risque (définition infra) avec un cas confirmé en France, ou dans un autre pays.
- Un cas probable d’infection par le virus Monkeypox est une personne présentant
- Cas confirmé de Mpox= confirmation biologique
- Un cas confirmé d’infection par le virus Monkeypox est une personne avec :
- Un résultat positif de qPCR ou RT-PCR spécifique du virus Monkeypox, ou spécifique d’un clade ou d’un sous-clade du virus Monkeypox ;
- ou - Un résultat positif en qPCR générique du genre Orthopoxvirus, associée à un résultat de séquençage partiel spécifique du virus Monkeypox
- Un cas confirmé d’infection par le virus Monkeypox est une personne avec :
Un patient suspect d’infection par le MPXV est donc une personne présentant une éruption cutanée ou une ou des ulcérations de la muqueuse génitale, anale ou buccale, évocatrice de Mpox, isolée (sans autre signes simultanés), précédée ou accompagnée d’une fièvre ressentie ou mesurée (>38°C), d’adénopathies ou d’une odynophagie
Vous trouverez toutes les recommandations pour les soignants de 1ère ligne dans la fiche pratique "Repérer et prendre en charge un patient en France » ainsi que la fiche d’information à remettre au patient sur le site de la de la mission nationale COREB (Coordination Opérationnelle Risque Épidémique et Biologique)
Quel test diagnostic ?
Pour les établissements de santé : Le diagnostic est établi par la réalisation d’un test PCR sur prélèvement d’une lésion.
Tous les prélèvements positifs doivent être adressés au CNR.
En complément, une liste de laboratoire d’analyse de ville est disponible dans l'onglet "document à télécharger".
Pour les professionnels de ville : Le diagnostic est établi par la réalisation d’un test PCR sur prélèvement d’une lésion.
Les patients ont la possibilité de se rendre spontanément auprès d’un Centre gratuit d’information, de dépistage et de diagnostic (CeGIDD) afin de bénéficier d’un prélèvement pour la réalisation d’un test diagnostic qui peut être complété par une recherche d’IST si nécessaire et de conseils.
Vous pouvez également adresser votre patient avec une prescription de réalisation d’un test PCR sur prélèvement à un laboratoire d’analyse dont vous trouverez la liste ICI.
Pourquoi est-il important de déclarer à l'ARS les cas probables ou confirmés de maladies à virus Mpox (MPXV) ?
La maladie à virus du Mpox est une maladie à déclaration obligatoire.
Suite aux déclarations, les Agences Régionale de Santé ont la charge de mettre en place les mesures nécessaires à la limitation du risque de propagation autour des cas.
Pour cela la CVAGS (Cellule de Veille, Alerte et Gestion des signalements Sanitaires) investigue tous les cas en :
- Identifiant les lieux possibles de contamination ;
- Rappelant à chaque cas les recommandations, en particulier concernant d’isolement ;
- Faisant des Investigations complémentaires avec SpF sur toutes les situations inhabituelles (clade 1, formes pédiatriques, clusters importants) ;
- Réalisant le contact tracing et appelant tous les sujets-contacts pour leur proposer au besoin une vaccination dite réactive et les informer de la conduite à tenir.
Cette stratégie de vaccination réactive est indiquée pour les personnes-contacts à risque, telles que définies par SpF, ainsi que les personnes immunodéprimées ayant eu un contact étroit avec une personne-contact à risque. Elle doit être réalisée au plus vite idéalement dans les 4 jours suivant le premier contact à risque (et au maximum 14 jours après).
Personne-contact à risque
Toute personne ayant eu
- un contact direct non protégé sans notion de durée (Cf. infra mesures de protection efficaces) avec la peau lésée ou les fluides biologiques d’un cas probable ou confirmé symptomatique, notamment rapport sexuel (avec ou sans préservatif), actes de soin médical, paramédical ou de toilette ; OU
- un contact physique indirect par le partage d’ustensiles de toilette ou de cuisine, ou des textiles (vêtements, linge de bain, literie) utilisés par le cas probable ou confirmé symptomatique.
Personne-contact à risque négligeable :
- Toute personne ayant eu un contact à risque tel que décrit ci-dessus en présence de mesures de protection efficaces portées par la personne-contact, à l’exception des rapports sexuels qui restent toujours à risque. Les mesures de protection efficaces vis-à-vis du contact physique sont notamment le port de gants étanches (latex, nitrile, caoutchouc) ;
- Toute autre situation.
Comment déclarer les cas ?
- En utilisant le formulaire de Déclaration Obligatoire dédié ;
- Pour nous transmettre les informations avec des données nominatives de manière sécurisée :
- via la page de dépôt sécurisée de la boite ars-paca-alerte : BlueFiles :: ARS-PACA-ALERTE.
- ou par medimail à ars-paca-alerte@arspaca.mssante.fr
Toutes les informations sans données nominatives peuvent être envoyées sur la boite : ars-paca-alerte@ars.sante.fr. La boite ars-paca-alerte est veillée en continu tous les jours de 9h00 à 18h00 y compris le weekend. Vous pouvez également nous joindre par téléphone au 04 13 55 80 00 (24h/24 7j/7).
Dans quels centres et dans quelles indications les patients peuvent-ils être vaccinés ?
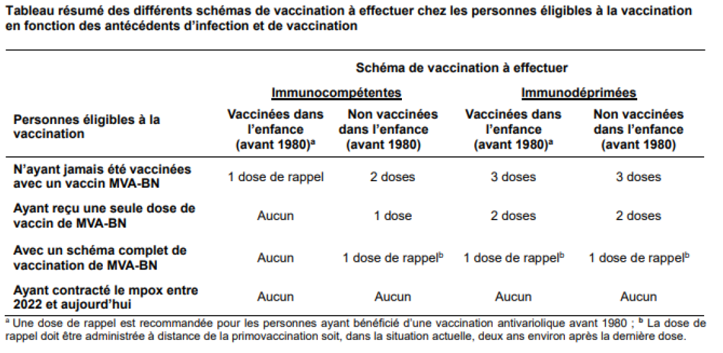
La Haute Autorité de santé (HAS) a actualisé ses recommandations vaccinales le 2 septembre 2024.

La vaccination vise à répondre à trois objectifs : prévenir l’émergence du clade Ib du MPXV en France, réduire voire éliminer en France la circulation du clade II, et renforcer l’immunité à long terme pour se préparer à d’éventuelles flambées épidémiques.
Vous pouvez orienter pour une vaccination vos patients :
- A risque et non encore vaccinés
- Dans le cadre d’une vaccination réactive (contact à risque)
- Pour une dose de rappel si elle est indiquée
Les coordonnées des centres de vaccination sont sur Santé.fr ainsi que sur Mpox info service où vous trouverez également les recommandations de vaccination en cas de voyage dans un pays à risque.
N’hésitez pas à nous remonter toute difficultés dans la gestion des cas de Mpox par mail ars-paca-alerte@ars.sante.fr ou au 04 13 55 80 00